Hoe ziet eHealth er uit in de zorg van nu en in de zorg van de toekomst? In het co-creatie eHealthboek wordt hier vanuit verschillende invalshoeken naar gekeken en beschreven in verschillende hoofdstukken. Hieronder heb ik deze samengevoegd tot één verhaal.
Kijk hier voor de conclusies en aanbevelingen van het co-creatie eHealthboek en hier voor het overzicht van alle gerelateerde artikelen.
Het volgende wordt hieronder besproken:
Wat is eHealth?
De veelgebruikte definitie die wordt gehanteerd: “eHealth is het gebruik van nieuwe informatie en communicatietechnologieën, en met name internet-technologie, om gezondheid en gezondheidszorg te ondersteunen of te verbeteren” (RVZ, 2002).
Er wordt onderscheid gemaakt in drie dimensies van eHealth: plaats in het zorgproces; type gebruiker; gebruikte technologieën (p. 38). Zie verder dit gerelateerde artikel over hoe eHealth te categoriseren.
Bekijk het voorbeeld in de video
Voor de beeldvorming over wat eHealth is en hoe de zorg van de toekomst er uit kan zien, zie de video.
Op de volgende maatschappelijke trends zou de focus van eHealth moeten komen te liggen om betere zorg te kunnen leveren (p. 211):
- Hoger opgeleide mensen leven langer zonder beperkingen, dan lager opgeleiden
- Vergrijzing maatschappij: iedereen leeft langer, mede doordat meer kwalen behandeld kunnen worden. Gevolg is hogere zorgkosten p.p.
- Tekort aan hulp buiten de stad: vergrijzing groter buiten de steden, jongeren trekken naar stad.
- Verschuiving zorg naar gemeenten door langer thuiswonen en inzet op preventie en substitutie van zorg.
Ter inspiratie worden er diverse eHealth-innovaties besproken in het hoofdstuk Het huidige eHealth aanbod (p. 157 t/m 202). Op de eerste pagina’s staat de top tien met meest belovende innovaties. Mogelijk staat iets tussen dat interessant is voor jouw branche!
eHealth Facts en figures
In dit hoofdstuk (p. 58) worden de  feiten en getallen genoemd betreft het eHealth gebruik op het gebied van:
feiten en getallen genoemd betreft het eHealth gebruik op het gebied van:
- Zoeken en bijhouden van gezondheidsinformatie (p. 60)
- Communicatie tussen zorggebruiker en zorgverlener (p. 60)
- Online behandeling (p. 61)
- Begeleiding op afstand (monitoring op afstand, beeldcommunicatie) (p. 61)
- Contact tussen zorgverleners (elektronische informatie uitwisseling)
(p. 63)
Klik op het jaartal voor de infografic over de getallen: 2013 (deze zijn gebruikt in co-creatie eHealthboek), 2014, 2015, 2016, 2017.
Gebruik van eHealth in de praktijk
De hoofdstukken De rol en de visie van de jonge medische specialist (p. 111 t/m 115), technische geneeskundigen (p. 116 t/m 118) en patiënt centraal 2.0 in de praktijk (p. 119-120) bevatten eHealth voorbeelden binnen ziekenhuizen.
Verder wordt per werkveld de praktijkvoorbeelden en uitdagingen genoemd:
- Ziekenhuizen (p. 122 t/m 127)
- Zorg (p. 128 t/m 131)
- GGZ (p. 132 t/m 136)
- Gehandicaptenzorg (p. 137 t/m 141)
- Publieke gezondheid en preventie (p. 142 t/m 146)
- Zorgende samenleving (p. 147 t/m 152)
- Eerste lijn (p. 154 t/m 156).
Bekijk het voorbeeld over beeldzorg in de video
Deze zijn aan te raden om voor je eigen vakgebied door te lezen. De best-practices die genoemd worden heb ik in een ander artikel uitgewerkt. De visie op de zorg van de toekomst, genoemd in de voorbeelden, wordt in de paragraaf hieronder beschreven.
Kwaliteit van de zorg
Pagina 300 geeft een overzicht van oorzaken van veel voorkomende incidenten met eHealth die de patiëntveiligheid in gevaar brengen bijvoorbeeld: de mismatch met organisatie visie, onzorgvuldige implementatie, ondeskundigheid, etc.
Transparantie is de sleutel om kwaliteit Onder de kwaliteit van zorg wordt verstaan: veiligheid, effectiviteit, patiëntgerichtheid, tijdigheid, doelmatigheid en rechtvaardigheid (p. 302). goed te kunnen beoordelen.  Dit geeft inzicht welke organisatie wat voor een kwaliteit van zorg levert. Dit helpt de cliënt om passende keuzes te maken (wat de zelf regie bevordert).
Dit geeft inzicht welke organisatie wat voor een kwaliteit van zorg levert. Dit helpt de cliënt om passende keuzes te maken (wat de zelf regie bevordert).
De social kant van internet/apps maakt transparantie mogelijk door het kunnen beoordelen en geven van feedback/waarderingen van/op zorg (p. 303-304). In de consumentenwereld is www.kieskeurig.nl daar een voorbeeld van en op het gebied van zorg www.zorgkaartnederland.nl.
Zie verder dit artikel voor de voor- en nadelen van dit beoordelingssysteem.
Op dit moment onvoldoende bewijslast dat eHealth daadwerkelijk de uitkomsten van patiënten verbetert. Kanttekening is wel dat veel eHealth innovaties/implementaties falen door: slechte betrokkenheid gebruikers; aanname dat eHealth altijd, overal en voor iedereen werkt; weinig aandacht voor implementatie (nu de focus op technologie) (p. 305).
Er zijn wel bewijzen dat er meer positieve uitkomsten zijn als het gaat om telemonitoring van bloeddruk en bij hartfalen, e-voorlichting bij diabetes (voorlichting, monitoring, zelfmanagement). Pagina 305 en 306 geven voorbeelden van onderzoeksuitkomsten op bewezen effecten van eHealth.
Ook is er onderzoek gaande naar best practices op het gebied van opschalen (van pilot naar organisatie) en implementatie om hier verandering in te brengen (p. 307-308).
eHealth en de belofte
Dit hoofdstuk beschrijft:
- De voorgeschiedenis (maatschappelijke ontwikkelingen, EPD, paradigma verschuiving, etc.) (p. 45-46)
- Bevorderende en remmende factoren in het heden (p. 47-48)
- Een aantal succesvolle diensten zoals: TeleDiagnostiek, TeleConsultatie, TeleMonitoring (p. 48-49)
- De belofte van eHealth: eHealth wordt Health (geaccepteerd onderdeel zorgproces); opschaling eHealth door adequate wet- en regelgeving; bate benadering vanuit alle stakeholders (= maatschappelijke business case); eHealth is integrale dienst (niet een losstaand appje); parallel uitvoeren van: effectiviteit onderzoek, experimenteren en schaalvergroting van gebruikers; stimulering door overheid en verzekeraars (p. 49 t/m 56)
De uitdaging is hoe eHealth preventief in te zetten om mensen langer gezond te houden zodat er minder zorg nodig is (p. 77).
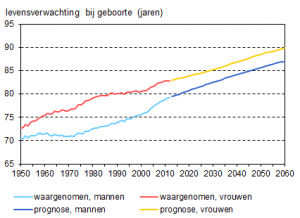 Mensen worden steeds ouder en de tijd, tussen pensioenleeftijd en overlijden, steeds langer. Als deze mensen gezond leven (gevolg: minder aandoeningen) en psychisch zich goed voelen (bijv. geen angst of niet eenzaam waardoor minder fysieke klachten) zijn de zorgkosten lager (p. 77).
Mensen worden steeds ouder en de tijd, tussen pensioenleeftijd en overlijden, steeds langer. Als deze mensen gezond leven (gevolg: minder aandoeningen) en psychisch zich goed voelen (bijv. geen angst of niet eenzaam waardoor minder fysieke klachten) zijn de zorgkosten lager (p. 77).
Belangrijke afwegingen om deze vorm van preventie te gaan faciliteren:
- Voorkeur voor bottom-up benadering vanuit organisaties met kleine zelfsturende eenheden in plaats van overheid als trekker (p. 77)
- Infrastructuur aanwezig bij ouderen, inmiddels smartphone / tablet. Stimuleren van gebruik van eHealth door jongeren (met app vaardigheden) met ouderen te verbinden (p. 78)
- Stimuleren van het online koppelen van hulpvrager met hulpgever (marktplaatsen, buurtportalen). De vraag hierbij is: in hoeverre is het initiatief vrij te laten bij de burgers en moet er een bepaalde regie/stimulans zijn vanuit organisaties/gemeente om dit werkend te krijgen/houden (p. 78-79)?
Visie op de zorg van de toekomst uit hiervoor genoemde praktijkvoorbeelden
In de genoemde praktijkvoorbeelden wordt ook een visie op de zorg van de toekomst gegeven. Deze zijn:
- Koppelen van informatie uit diverse bronnen (sensoren, logboek, zelfmeting) per individu voor totaalbeeld gezondheid en om preventief te sturen (p. 128, 140)
- Klantvolgsystemen op gebied van huidige status gezondheid en toekomstvoorspellingen (p. 128)
- Zorgcirkel op maat van mantelzorgers, vrijwilligers, zorg op afstand en hulpverlener (p. 129)
- Indicatie onderbouwd met meetdata (p. 129)
- Partijen (conculega’s) ontwikkelen samen (p. 132)
- Inzicht in je gezondheid; anticiperen op je eigen gemoedstoestand; een zelfredzaamteam vormen met je huis en ondersteunende middelen (p.137)
De visies zijn veel gericht op zelfmeting. Hieronder is dit onderwerp verder uitgewerkt.
Zelfmeting in de zorg
Verwachte besparing van 99 miljoen aan zorgkosten door zelfmeting. De overheid zet in op dat 75 % van de chronisch zieken gebruiken maken van zelfmeting in 2020. (p. 277)
De potentie die zelfmeting heeft is: (p. 278-279)
- Gezonder leven door bewustzijn van je eigen leefstijl en de invloed hiervan op gezondheid (zelfinzicht oorzaak-gevolg): voorkomen zorgkosten
- Preventief aandoening / ziekte constateren en diagnoses stellen: sneller ingrijpen, minder leed en zorgkosten
- Continu monitoren van effect behandeling: minder reistijd, ingrijpen als echt nodig is, zelfmanagement ziekte
- Ondersteunen van behandeling: thuis oefenen
Hier een video dat het voordeel van zelfmeting toelicht op het gebied van preventief hartfalen monitoring.
Kanttekeningen op zelfmeting (p. 280-281):
- Onnodige angsten bij gebruiker waardoor toename bezoek zorgprofessional
- Betrouwbaarheid metingen moeilijk te achterhalen
- Privacy vraagstuk nog niet goed getackeld: Wie ziet mijn data? Wat doet hij er mee? Is de data uitwisseling veilig?
- Uitwisseling met systemen hulpverleners niet goed geautomatiseerd waardoor bepaalde voordelen niet behaald worden
- Verantwoordelijkheidsvraagstuk nog niet getackeld: wie is er verantwoordelijk als er iets mis gaat?
- Nog geen wetenschappelijk bewijs dat het werkt (mede door lange termijn effect nog niet meetbaar is)
Zie verder ook dit artikel over zelfmeting in de toekomst.
eHealth in 2025: de zorg van de toekomst
Als je inspiratie wilt hebben voor je visie op de zorg van de toekomst en je eHealth visie, lees dit hoofdstuk op pagina 320!
Interessante uitspraken. In 2025 (p. 321-323):
- Geen gebrek aan zorgverleners
- Continuous care: 24/7 word je gezondheid gemonitord door implantaten
- Niet meer ziek worden (preventie) door activering en stimulering met behulp van events, games, ondersteuning, etc.
- Zorg is op voorhand al bepaald en ingepland over de decennia heen, op basis van je genetisch profiel
- Vast inkomen vanuit overheid in ruil voor fit blijven, maatschappelijk werk verrichten en vrij ontwikkelen. (Anno nu (2016) overweegt een kwart van de Zwitserse bevolking om dit idee toe te passen (zie artikel NOS))
- De community bepaalt behoefte aan maatschappelijk werk
- Maatschappij betaalt niet voor zorgkosten voor burgers die geen gezond leven willen leiden
- Je eindigt je leven met euthanasie door gebrek aan zingeving (geen uitdaging of sociale omgeving): “het is wel goed geweest zo”
In deze blogreeks heb ik de indeling van het co-creatie ehealthboek (pdf) grotendeels gebruikt. De nadruk heb ik gelegd op onderstaande thema's. Hierbij heb ik overeenkomstige onderwerpen bij elkaar gebracht, die ook in andere hoofdstukken beschreven zijn.


